Contenidos útiles
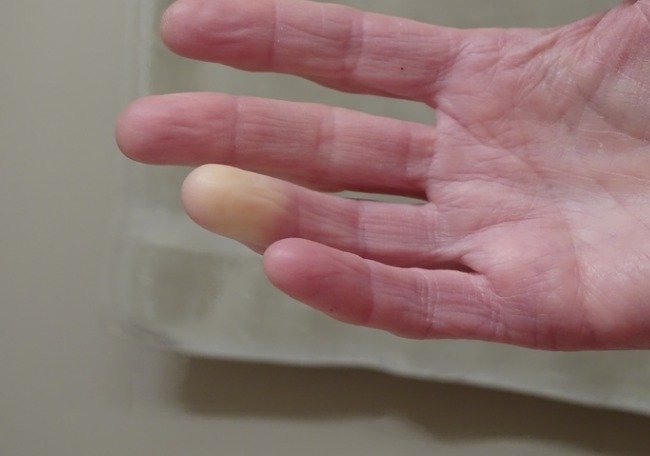
El fenómeno de Raynaud o enfermedad de Raynaud se refiere a una disminución del flujo sanguíneo a ciertas partes del cuerpo. Se ve en las extremidades de los dedos de manos y pies. Es una interrupción a corto plazo del flujo sanguíneo, que incluso puede ser un signo de una enfermedad autoinmune subyacente, como el lupus o la esclerodermia.
¿Qué es el fenómeno de Raynaud?
El fenómeno de Raynaud, también conocido como síndrome de Raynaud, es una afección en la que los vasos sanguíneos de los dedos de las manos, los pies, las orejas y la nariz se estrechan. Los vasos sanguíneos se contraen y mueren de hambre los tejidos con bajo suministro de sangre, lo que provoca un cambio en el color de la piel a azul o blanco.
El fenómeno de Raynaud se puede clasificar en dos tipos:
Fenómeno de Raynaud primario: es el tipo más común de enfermedad de Raynaud, que no está asociado con ninguna condición médica subyacente. La enfermedad de Raynaud primaria suele ser muy leve y no requiere ningún tratamiento.
Fenómeno de Raynaud secundario: esta forma de la enfermedad de Raynaud se produce debido a una afección médica subyacente, lesiones y debido a ciertos medicamentos. El fenómeno de Raynaud secundario ocurre con menos frecuencia en comparación con la enfermedad de Raynaud primaria.
causas del fenómeno de Raynaud:
Hasta hoy, el médico no puede comprender completamente la causa de la afección. Sin embargo, se sabe que la enfermedad de Raynaud ocurre cuando las extremidades de las manos y los pies están expuestas a temperaturas inusualmente frías. La temperatura extremadamente fría es la causa más común de desencadenar el ataque de Raynaud. Además, las personas que viven con estrés emocional pueden experimentar un episodio de la afección. Las causas más comunes de Raynaud secundario incluyen:
Enfermedades de las arterias: Ciertos problemas en las arterias, como hipertensión pulmonar primaria (un tipo de hipertensión que afecta las arterias de los pulmones), enfermedad de Buerger (inflamación de los vasos sanguíneos de manos y pies), aterosclerosis (formación de placas en los vasos sanguíneos que llevan la sangre al corazón) pueden comprometer la circulación sanguínea.
Síndrome del túnel carpiano: la afección causa presión en el nervio principal que lleva la sangre a la mano, lo que produce dolor y entumecimiento en la mano. Esto hace que la mano sea muy susceptible a las bajas temperaturas.
Trastornos del tejido conectivo: ciertas enfermedades, como la artritis reumatoide, la esclerodermia, el lupus y el síndrome de Sjögren pueden causar el fenómeno de Raynaud.
Fumar: fumar puede contraer los vasos sanguíneos, lo que reduce el suministro de sangre.
Lesiones: Ciertas lesiones en manos o pies, como congelación, fractura de muñeca o cirugía, pueden causar el fenómeno de Raynaud.
Medicamentos: la ingesta de ciertos medicamentos que se usan para tratar la presión arterial alta , las migrañas, los trastornos por déficit de atención, los medicamentos que se usan en la quimioterapia y los medicamentos que causan el estrechamiento de los vasos sanguíneos pueden provocar un ataque de Raynaud.
Acción repetitiva: determinadas actividades, como tocar el piano, escribir a máquina o utilizar herramientas vibratorias durante mucho tiempo, pueden provocar el fenómeno de Raynaud.
Síntomas:
Los signos y síntomas del fenómeno de Raynaud incluyen:
- Cambios en el color de la piel en respuesta al frío.
- Entumecimiento u hormigueo en los dedos de las manos o de los pies
- Dolor punzante o sensación de picazón después de calentar los dedos de las manos y los pies
- Manos hinchadas y dolorosas cuando se calienta
- Gangrena en los dedos (ocurre raramente)
Factores de riesgo:
Los factores que aumentan el riesgo de desarrollar el fenómeno de Raynaud incluyen:
Edad: aunque la enfermedad de Raynaud puede ocurrir en cualquier persona, las personas entre el grupo de edad de 15 y 30 años tienen un alto riesgo de desarrollar el riesgo de la enfermedad de Raynaud.
Género: las mujeres tienen un mayor riesgo de desarrollar la afección en comparación con los hombres.
Antecedentes familiares: las personas con antecedentes familiares cercanos (padres, hermanos o hijos) del síndrome de Raynaud tienen un mayor riesgo de contraer la enfermedad.
Condiciones ambientales: las personas que viven en condiciones climáticas más frías tienen un alto riesgo de desarrollar la enfermedad de Raynaud.
Exposición a sustancias químicas: la exposición excesiva a ciertas sustancias químicas, como el cloruro de vinilo y fumar, puede aumentar el riesgo de enfermedad de Raynaud secundaria.
Diagnóstico:
Para diagnosticar la enfermedad de Raynaud, el médico realiza un examen físico y revisa el historial médico actual y pasado del paciente. Además, el médico recomendaría las siguientes pruebas para diagnosticar la afección:
Capilaroscopia: durante esta prueba, el médico realiza un examen microscópico de la piel en los pliegues ungueales de las uñas de las manos para determinar las deformidades de los vasos sanguíneos. Además, esta prueba ayuda a distinguir entre la enfermedad de Raynaud primaria y secundaria.
Si el médico sospecha que una afección subyacente está causando la enfermedad de Raynaud, recomendaría los siguientes análisis de sangre:
Prueba de anticuerpos antinucleares (ANT): se toma una muestra de sangre y se analiza la presencia de anticuerpos. Una prueba de anticuerpos antinucleares positiva denota la presencia de un trastorno autoinmune o trastorno del tejido conectivo.
Velocidad de sedimentación de eritrocitos (VSG): se utiliza una muestra de sangre para evaluar la velocidad de sedimentación. La prueba ayuda a identificar la presencia de cualquier enfermedad inflamatoria o autoinmune.
Tratamiento del fenómeno de Raynaud:
El tratamiento tiene como objetivo reducir la cantidad de ataques de Raynaud, prevenir el daño tisular y resolver la afección subyacente. El tratamiento de los síntomas leves de Raynaud se puede lograr usando guantes y calcetines. Las opciones de tratamiento incluyen:
Medicamentos: el médico prescribe bloqueadores de los canales de calcio (amlodipina y nifedipina) para reducir la frecuencia y la gravedad del ataque de Raynaud. Además, estos medicamentos ayudan a curar las úlceras cutáneas desarrolladas en los dedos de las manos y los pies.
Inyección de toxina onabotulinum tipo A: el médico inyecta una inyección de toxina onabotulinum tipo A para bloquear los nervios simpáticos en manos o piernas.
Cirugía: en casos severos del fenómeno de Raynaud, el médico realiza una cirugía para interrumpir las respuestas exageradas de los nervios simpáticos en las manos y los pies.